Parenterale Ernährung von Patienten mit hohem Aminosäurenbedarf
Besonders bei kritisch kranken und onkologischen Patienten mit erhöhtem Aminosäurenbedarf kann eine adäquate Versorgung mit Nährstoffen entscheidend für die Prognose sein.1-5
Ab sofort ist für diese Patientengruppe eine neue Therapieoption verfügbar.
Der neue Dreikammerbeutel von Baxter kombiniert die höchste in Dreikammerbeuteln verfügbare Aminosäurenkonzentration von 76 g/L mit einem zugleich niedrigen Glukosegehalt in minimiertem Volumen.6
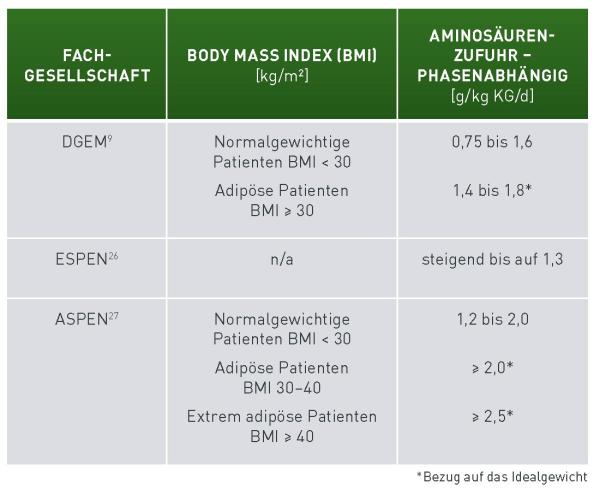
Empfehlungen klinischer Leitlinien für kritisch kranke Patienten
Unterschleißheim -
Die Ernährung bestimmter Patientengruppen, wie Intensivpatienten (kritisch Kranken), chirurgischen Patienten, Patienten, die sich in der stationären Nachbehandlung befinden, und – oft langfristig – bei onkologischen Patienten gestaltet sich häufig schwierig. Wenn eine orale oder enterale Ernährung nicht möglich, unzureichend oder kontraindiziert ist, sollte deshalb eine parenterale Ernährungstherapie (PN) zum Einsatz kommen.7 Hierbei ist auf die Auswahl einer geeigneten Nährstofflösung zu achten, die auf die speziellen Bedürfnisse dieser Patientengruppen zugeschnitten ist. Insbesondere eine der individuellen metabolischen Toleranz angepasste Kalorien- bzw. Aminosäurenzufuhr sollte berücksichtigt werden.7,8
Besondere Ernährungsbedürfnisse kritisch Kranker
Das Postaggressionssyndrom ist eine durch Sepsis, körperliches Trauma oder andere Formen schwerer Gewebeschädigungen verursachte katabole Stressreaktion.9 Eine an die aktuelle Stoffwechsellage (Akutphase / Postakutphase) adaptierte Zufuhr von Nährstoffen – insbesondere von Aminosäuren – ist in dieser Situation entscheidend, um eine Erschöpfung der Proteinspeicher (Muskelabbau) möglichst zu vermeiden.9 Dies gelingt jedoch nicht immer durch ausschließlich enterale Ernährung.7 Laut Priv.-Doz. Dr. med. Christian Stoppe, Aachen, im Rahmen einer Pressekonferenz* kommen Unterbrechungen der enteralen Ernährungstherapie regelmäßig vor, so dass in der Praxis oft nur < 60 % der empfohlenen Ernährungsziele erreicht werden.
*Pressekonferenz der Firma Baxter im Rahmen der Nutrition am 15. Mai 2019 in Bregenz
Eine supplementierende parenterale Ernährung sollte daher frühzeitig in Betracht gezogen werden, denn Proteinmangel und der Verlust an fettfreier Körpermasse können zu längerer
Beatmungs- und Klinikverweildauer, höheren Kosten, schlechterer Wundheilung und Muskelschwäche führen.1-4 Für die parenterale Ernährung sollten zudem Nährstofflösungen mit ausreichendem Aminosäurengehalt herangezogen werden. Da eine Hyperglykämie bei Intensivpatienten zu einem Anstieg des Infektionsrisikos und der Mortalität führt, ist zudem auch auf das Verhältnis von Aminosäuren- zur Glukosezufuhr zu achten, um das Risiko einer Hyperglykämie zu minimieren.10-14
Auch die aktuellen Leitlinien der ESPEN (European Society for Clinical Nutrition and Metabolism), ASPEN (American Society for Clinical Nutrition and Metabolism) und DGEM (Deutsche Gesellschaft für Ernährungsmedizin) betonen die Bedeutung einer ausreichenden Aminosäurenversorgung kritisch Kranker (Abbildung 1).7,15,16 Die neue deutsche Leitlinie zur Ernährung in der Intensivmedizin empfiehlt eine phasenabhängige Steigerung der Aminosäurenzufuhr.7
Laut Dr. Stoppe war es bislang schwierig, das von Leitlinien empfohlene Proteinziel ohne eine zusätzliche Flüssigkeitsüberladung – eine häufige Ursache postoperativer Mortalität – zu erreichen. „Diese therapeutische Lücke wird durch den neuen Dreikammerbeutel von Baxter geschlossen, der auch in dem neuen Beutelformat von 650 ml verfügbar ist“, so der Experte.
Onkologische Patienten – häufig mangelernährt
Auch bei Krebspatienten ist eine optimale Versorgung mit Nährstoffen von zentraler Bedeutung für die Prognose.5 Obwohl in der Praxis viele onkologische Patienten nicht in ausreichendem Maße essen oder enteral ernährt werden können, wird eine medizinische Ernährungstherapie in Form von parenteraler Ernährung häufig gar nicht oder wenn, dann erst zu spät eingesetzt. Eine Mangelernährung ist daher oft die Folge: so z.B. bei 67 % der Pankreaskrebs- und 60 % der Magen/Ösophaguskarzinom-Patienten.17,18 Wie der Leitende Oberarzt Dr. med. Daniel M. Plecity, Ebersberg, in seinem Vortrag hervorhob, ist der Ernährungszustand von zentraler Bedeutung für die Prognose. Ein Gewichtsverlust beeinflusst bei Tumorpatienten neben der Lebensqualität auch Überlebenszeit und Therapiekomplikationen. Die parenterale Ernährungstherapie solle demnach rechtzeitig und patienten-individuell erfolgen.
Erhalt der Immunfunktion
Bei Krebspatienten steht der Erhalt der körpereigenen Immunabwehr im Vordergrund, da ein funktionierendes Immunsystem im Hinblick auf den Therapieerfolg von außerordentlicher Bedeutung ist. Voraussetzung ist, dass ausreichend Nährstoffe und funktionelle Bausteine für die stoffwechselintensiven Prozesse bereitgestellt werden. Über den Erhalt der Immunkompetenz kann die parenterale Ernährung gerade auch eine, auf der körpereigenen Abwehr aufbauende, Immuntherapie unterstützen.19
Im Hinblick auf den Erhalt der Immunfunktion ist die Zusammensetzung der verabreichten Lipidemulsion von Bedeutung: Während Sojabohnenöl immunsuppressiv wirken kann, sind Nährlösungen auf Olivenölbasis mit weniger Infektionen assoziiert und erhalten die Immunfunktion.19-26 „Der Dreikammbeutel von Baxter weist aufgrund seiner Fettsäurenzusammensetzung – hoher Gehalt an Ölsäure, einer einfach ungesättigten Fettsäure und niedriger Gehalt an gesättigten und n-6-Fettsäuren – ein niedriges pro-inflammatorisches und immunsuppressives Risiko auf“, so Dr. Plecity.
Portfolioerweiterung bei Baxter – für die parenterale Ernährung von Patienten mit einem erhöhten Aminosäurenbedarf
Der neue Dreikammerbeutel kombiniert mit 76 g Aminosäuren pro Liter den höchsten in einem Dreikammerbeutel verfügbaren Aminosäurengehalt mit einem niedrigen Glukosegehalt pro Gramm Aminosäuren bei minimierter Volumenzufuhr.6,27,28 Er ist konzipiert für die bedarfsgerechte Ernährung kritisch kranker Patienten mit hohem Proteinbedarf und dem Risiko einer Überladung mit Energie und Flüssigkeit (Abbildung 2). Zudem enthält er eine auf Olivenöl basierte Lipidemulsion zum Erhalt der Immunfunktion (Abbildung 3).21